Häufig gestellte Fragen zur Behandlung bei Colitis ulcerosa
Bislang leider nicht. Mitunter liegt das an der unklaren Ursache der Krankheit.
Das ist von Fall zu Fall unterschiedlich und kann unter anderem mit Anpassungen der Ernährung, Medikamenten oder einer Operation vonstattengehen.
Oberstes Ziel dieser Behandlungsform ist es, die symptomfreie Zeit zwischen Krankheitsschüben möglichst lange zu erhalten und die Lebensqualität von Betroffenen zu verbessern.
Je nach Schwere der Erkrankung werden beispielsweise Immunsuppressiva, Biologika (Wirkstoff aus lebenden Zellen gewonnen), entzündungshemmende Präparate oder Nahrungsergänzungsmittel eingesetzt.
Gut zu wissen:
Sie interessieren sich für die Symptome, Komplikationen, Ursachen und Diagnose der Colitis ulcerosa? Dann klicken Sie hier.
Wie wird die Colitis ulcerosa behandelt?
Die Behandlung erfolgt sehr individuell. Denn der Krankheitsverlauf ist von Patient zu Patient verschieden. Für eine Therapie kommen unter anderem folgende Methoden infrage:
- Medikamente
- angepasste Ernährung
- Operationen
Die Behandlungsmethoden sollen dabei helfen, Symptome wie Durchfall, Blähungen oder Übelkeit während der Schübe zu lindern, Komplikationen (beispielsweise ein toxisches Megakolon) zu vermeiden und beschwerdefreie Phasen in die Länge zu ziehen.
Remissionserhaltende Therapie: Was bedeutet das?
Diese Art der Behandlung zielt vor allem darauf ab, die symptomfreie Zeit — Mediziner nennen sie auch Remission — eines Betroffenen so lange wie möglich aufrechtzuerhalten. Das wird nicht nur getan, um einem Patienten unangenehme Beschwerden zu ersparen. Wichtig ist die remissionserhaltende Therapie bei einer Colitis ulcerosa auch, weil jeder Entzündungsschub neue narbige Veränderungen an der Darmschleimhaut mit sich bringen kann. Treten diese vermehrt in Erscheinung, besteht das Risiko, dass der Dickdarm seine Arbeit immer schlechter ausführt. Die Vernarbungen machen ihn steif und unflexibel. Zudem sinkt durch Beschwerden wie ständige Durchfälle die Lebensqualität eines Erkrankten.
Glücklicherweise gibt es heute viele Medikamente, die für einen Remissionserhalt infrage kommen. Oft fällt die Wahl auf Arzneimittel wie etwa Immunsuppressiva, die auch bei der Behandlung von akuten Schüben Verwendung finden. Die Dosierungen sind aber geringer.2 Trotz einer remissionserhaltenden Therapie ist jedoch immer auch ein erneuter Schub möglich.
Was ist ein Colitis-ulcerosa-Schub und wie lange dauert er?
Genau wie Morbus Crohn verläuft die Colitis ulcerosa immer schubweise. Krankheitsphasen, sogenannte akute Schübe, wechseln sich also mit symptomfreien Phasen ab.
Ein Schub kann eine
- leichte (mittels Darmspiegelung sind geringe Entzündungszeichen an der Darmschleimhaut ersichtlich),
- mittlere (Entzündungszeichen und beginnende Schleimhautveränderungen) oder
- schwere (eitrige und blutende Schleimhautveränderungen)
Ausprägung haben.2 Dabei begleitet die chronische Entzündung der Darmschleimhaut einen Patienten sein Leben lang.
Die Dauer eines Krankheitsschubes ist variabel. Bei einer leichteren Form der Erkrankung können es vier bis zwölf Wochen sein. Patienten mit einer schweren Colitis ulcerosa haben manchmal sechs Monate lang akute Krankheitsphasen.1
Welche Medikamente können bei einer Colitis ulcerosa helfen?
Zu den möglichen Arzneimitteln und Präparaten zählen:
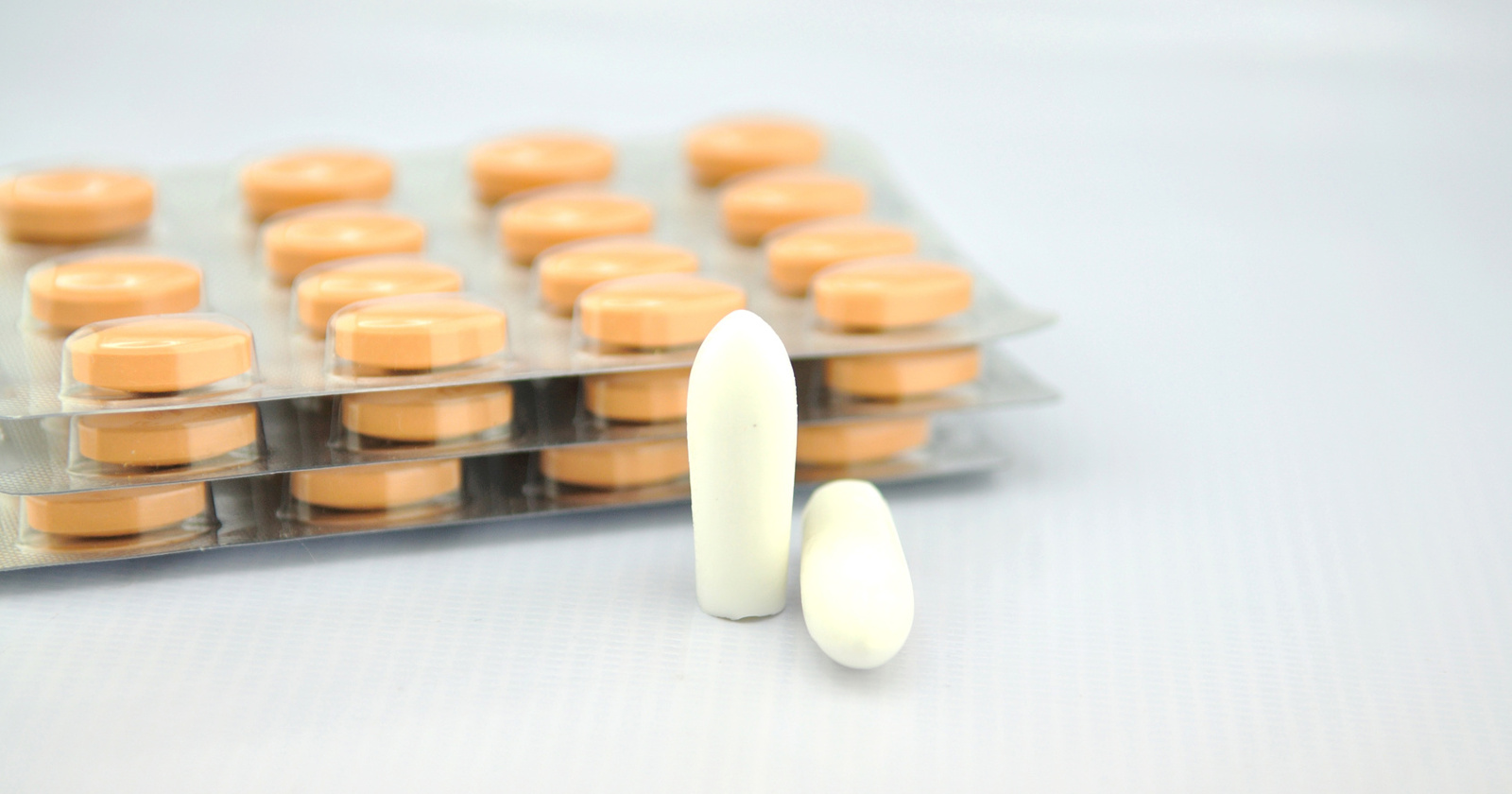
Die aufgelisteten Medikamente sind in der Regel verschreibungspflichtig. Homöopathische Präparate, Naturheil- sowie Nahrungsergänzungsmittel sind jedoch oftmals rezeptfrei in Apotheken erhältlich. Sie sollten allerdings nur in Absprache mit dem behandelnden Arzt angewendet werden.
Übersicht: Was hilft bei Colitis ulcerosa Schüben und beim Remissionserhalt?
| leichter Schub | mittlerer Schub | schwerer Schub | Remissionserhalt |
| 5-ASA | 5-ASA | 5-ASA | |
| Immunsuppressiva | Immunsuppressiva (Kortison) | Immunsuppressiva (Kortison) | Immunsuppressiva |
| Biologika | Biologika | Biologika | Biologika |
Je nachdem, in welcher Weise die Erkrankung in Erscheinung tritt, passt der behandelnde Arzt die Therapie an Ihre Bedürfnisse an.
5-ASA-Präparate Entzündungshemmer
5-ASA steht für 5-Aminosalicylsäure. Einnehmbar ist es zur Entzündungshemmung in Form von Tabletten. Wenn jedoch nur der Enddarm von der Colitis ulcerosa betroffen ist, sind Zäpfchen empfehlenswert, weil diese aufgrund ihrer rein lokalen Anwendung möglicherweise geringere Nebenwirkungen haben.
Bei einer Linksseitenkolitis (Entzündung des Dickdarms bis zu seiner linken Krümmung) führen Spezialisten die Behandlung oftmals mithilfe von Rektalschaum oder Einläufen mit 5-ASA durch.
5-ASA-Präparate spielen eine Rolle, weil sich bei der chronischen Erkrankung die Darmschleimhaut im Dickdarm entzündet. Ein Behandlungsziel während eines akuten Schubs ist es, die Entzündung schnellstmöglich einzudämmen – beispielsweise durch entzündungshemmende 5-ASA Medikamente.
Häufig setzen Ärzte in der Ruhephase der Erkrankung die Behandlung mit geringeren Dosierungen der Medikamente fort, um eine neue Entzündung zu verhindern. Die Arzneimittel können mitunter zudem das Risiko für Dickdarmkrebs reduzieren, das für Betroffene ansonsten erhöht ist.1
Immunsuppressiva zur Unterdrückung des Abwehrsystems
Eine von Experten angenommene Ursache der chronischen Krankheit ist nach heutigem Forschungsstand, dass sich das Abwehrsystem gegen die körpereigenen Zellen der Darmschleimhaut richtet und dadurch Entzündungen auslöst. Medikamente, die das Immunsystem unterdrücken (Immunsuppressiva), können diesem Vorgang entgegenwirken.
Die Arzneimittel, die Patienten vorrangig als Tabletten einnehmen, wirken verzögert (nach vier bis sechs Wochen; manchmal dauert es zwei bis drei Monate).1 Deshalb spielen sie vor allem in der Langzeittherapie beziehungsweise in Hinblick auf den Remissionserhalt eine Rolle, wenn niedrig dosierte entzündungshemmende Medikamente wie 5-ASA Präparate nicht die erwünschte Wirkung bringen.
Da Immunsuppressiva das Immunsystem stark schwächen, sind Patienten häufig anfälliger für andere Krankheiten und Beschwerden. Daher sind schützende Impfungen, wie etwa gegen die saisonale Grippe, Hepatitis B und Pneumokokken, in der Regel empfehlenswert.1 Darüber hinaus sind im Rahmen der Einnahme von Immunsuppressiva auch Nebenwirkungen wie Schwindel und Kopfschmerzen möglich.
Kortison – ein weiteres Immunsuppressivum, das zum Einsatz kommen kann
Gelingt es nicht, die akute Colitis ulcerosa mit entzündungshemmenden Medikamenten wie 5-ASA einzudämmen oder verträgt der Patient die Medikamente nicht, raten Mediziner manchmal zu Kortison-Präparaten (auch: Glukokortikoide oder Kortikosteroide). Dieser synthetisch hergestellte Wirkstoff basiert auf dem körpereigenen Hormon Kortisol. Er wirkt entzündungshemmend und unterdrückt in hoher Dosierung das Immunsystem. Mediziner verabreichen kortisonhaltige Mittel als Tabletten, Zäpfchen, Einlauf, Rektalschaum oder Infusion.
Allerdings verursacht Kortison – je nach Dosierung und Dauer der Anwendung – unter Umständen schwere Nebenwirkungen, wie beispielsweise
- eine Erhöhung des Blutdrucks und der Blutfettwerte,
- grünen oder grauen Star,
- Wassereinlagerungen,
- Gewichtszunahme oder
- Hautveränderungen (etwa Akne, Hautunterblutungen, Wundheilungsstörungen).
Außerdem steigt das Risiko für Osteoporose (Knochenbrüchigkeit) an. Deshalb eignet sich Kortison nicht für eine langfristige (Remissions-) Therapie der Erkrankung.2
Colitis ulcerosa Diese Rolle spielen Biologika
Für die Behandlung der chronischen entzündlichen Darmkrankheit kommen auch Biologika infrage. Das sind Wirkstoffe, die mithilfe von lebenden Zellen hergestellt werden, also keine chemische Synthese erfordern. Biologika binden im Organismus Botenstoffe, welche die Information „Entzündung im Körper“ übermitteln. Zudem hindern sie entzündungsauslösende Immunzellen am Eindringen in die Darmschleimhaut. Viele dieser Wirkstoffe verabreichen Experten Betroffenen als Infusionen. Einige lassen sich auch ins Fettgewebe der Unterhaut spritzen.
Lässt sich Colitis ulcerosa auch mit naturheilkundlichen Verfahren therapieren?
Naturheilmittel und Homöopathie spielen bei der Behandlung von Colitis ulcerosa bislang eine untergeordnete Rolle. Für die Langzeittherapie, bei der es darum geht, neue Entzündungen hinauszuzögern, haben sich mitunter pflanzliche Präparate (etwa mit Kamille) bewährt.
In der Homöopathie gibt es zudem verschiedene Globuli (Streukügelchen), die bei Durchfall eingesetzt werden. Dazu gehören beispielsweise
- Dulcamara (Bittersüßer Nachtschatten),
- Natrium sulfuricum (Natriumsulfat),
- Calcium carbonicum (Bestandteile der Austernschale),
- Phosphorus (Phosphor) und
- Arsenicum album (Weißarsenik).4
Homöopathische Substanzen sind sehr stark verdünnt. Wissenschaftler diskutieren darüber, ob und wie homöopathische Mittel wirken. Möglicherweise ist es vor allem der Placebo-Effekt, der die Beschwerden eines Betroffenen lindert.
Sinnvolle Nahrungsergänzungsmittel bei Colitis ulcerosa
Grundsätzlich gilt: Je besser ein Patient mit allen wichtigen Nährstoffen versorgt ist, desto reibungsloser arbeiten Organismus und Immunsystem. Die Wahrscheinlichkeit für eine erfolgreiche Behandlung ist damit höher.1 Insbesondere bei einem Krankheitsschub kann der Darm allerdings nicht alle notwendigen Nährstoffe aus der Nahrung ziehen.
Erkrankte haben die Möglichkeit, mit Trinknahrung und Nahrungsergänzungsmitteln einem allzu starken Gewichtsverlust und Mangelerscheinungen wie Kopfschmerzen oder Schwächegefühl vorzubeugen. Einige Patienten nehmen ergänzend zu einer ausgewogenen Ernährung zum Beispiel Präparate ein mit
- Eisen,
- Kalzium oder
- Vitamin D.
Treten Blutungen auf, sind Eisenpräparate sinnvoll, um eine Anämie (Blutarmut) zu vermeiden.5 Kalzium und Vitamin D wirken einem Knochenabbau entgegen. Osteoporose ist eine der möglichen Langzeitfolgen von Colitis ulcerosa, besonders wenn im Rahmen der Therapie Kortison eingesetzt wird. Sprechen Sie vor der Einnahme von Nahrungsergänzungsmitteln mit Ihrem behandelnden Arzt.
Colitis ulcerosa: Wie wichtig ist die Ernährung in der Therapie?

Betroffene sollten ihrer Ernährung besondere Beachtung schenken. Dabei ist vor allem auf eine vitaminreiche Kost und eine ausreichende Flüssigkeitszufuhr zu achten. Mindestens die für einen Erwachsenen täglich empfohlene Trinkmenge von circa 1,5 Litern ist ratsam. Denn neben Medikamenten ist sie ein wichtiger Pfeiler der Krankheitsbehandlung.
Mit der richtigen Wahl an Lebensmitteln schaffen es Betroffene oftmals, ihre Darmflora (Gesamtheit der gesundheitsfördernden Mikroorganismen im Verdauungssystem) positiv zu beeinflussen und generell etwas für die Gesundheit ihres Darms zu tun.
Aha!
Menschen mit Engstellen im Darm – beispielsweise durch entzündungsbedingte Vernarbungen der Darmschleimhaut – müssen in der Regel stets auf langfaserige Lebensmittel wie Spargel, Sauerkraut oder Ananas verzichten. Diese schwer verdaulichen Speisen bringen das Risiko von Problemen bei der Darmpassage mit sich.2
Kann man eine Colitis ulcerosa operativ behandeln?
Im Falle eines äußerst schweren Krankheitsverlaufs, bei dem Medikamente kaum helfen, stellt die sogenannte Proktokolektomie eine Behandlungsmöglichkeit dar. Bei diesem chirurgischen Eingriff entfernen die Operateure den gesamten Dick- sowie Enddarm.
Als Teil des Verdauungstraktes ist der Dickdarm unter anderem dafür verantwortlich, den Nahrungsbrei einzudicken und den Stuhlgang kontrollierbar zu machen. Wird der Dickdarm vom Körper abgetrennt, entfällt diese Funktion. In der Vergangenheit lösten Mediziner dieses Problem mit einem künstlichen Darmausgang.
Moderne Operationsmethoden ermöglichen es jedoch, aus dem noch vorhandenen Dünndarm eine Art Tasche zu formen – auch ileoanaler Pouch genannt – , in der sich der Darminhalt sammelt. Auf diese Weise wird die Stuhlentleerung hinausgezögert und damit kontrollierbar.6
